 | |
МЕНЮ
- Главная
- Языкознание филология
- Финансовые науки
- Управленческие науки
- Товароведение
- Технология
- Теплотехника
- Теория организации
- Теория государства и права
- Таможенная система
- Схемотехника
- Строительство
- Страхование
- Статистика
- Религия и мифология
- Психология и педагогика
- Промышленность производство
- Медицинские науки
- Медицина
- Краеведение и этнография
- Компьютерные науки
- История
- Искусство и культура
- Информатика
- Инвестиции
- Издательское дело и полиграфия
- Зоология
- Журналистика
- Естествознание
- Деньги и кредит
- Делопроизводство
- Гражданское право и процесс
- Государство и право
- Геополитика
- Геология
- Геодезия
- География
- Военная кафедра
- Ветеринария
- Валютные отношения
- Бухгалтерский учет и аудит
- Ботаника и сельское хоз-во
- Биржевое дело
- Биология и химия
- Биология
- Безопасность жизнедеятельности
- Банковское дело
- Астрономия
- Астрология
- Архитектура
- Арбитражный процесс
- Административное право
- Авиация и космонавтика
- Карта сайта
Учебное пособие: Особенности лечения артериальной гипертензии
Уровни риска (риск инсульта или инфаркта миокарда в ближайшие 10 лет):
низкий риск (1) = менее 15%; средний риск (2) = 15 - 20%; высокий риск (3) = 20 - 30%; очень высокий риск (4) = 30% или выше
Стратификация пациентов по степени риска.
У больных АГ прогноз зависит не только от уровня АД. Наличие сопутствующих факторов риска, степень вовлечения в процесс органов-мишеней, а также наличие ассоциированных клинических состояний имеет большее значение, чем степень повышения АД, в связи с чем в современную классификацию необходимо ввести стратификацию больных в зависимости от степени риска. Метод определения уровня риска для каждого отдельного пациента, дает четкое представление о долговременном прогнозе и облегчает принятие решения о сроках начала, характере антигипертензивной терапии и целевом уровне АД. Особенная ценность вышеописанного подхода заключается в том, что уровень АД утрачивает главенствующую роль в выборе тактики лечения.
Вместо стадии болезни, определяемой выраженностью органных повреждений, введено разделение пациентов по степени риска, что позволит учитывать существенно большее количество объективных параметров, облегчит оценку индивидуального прогноза и упростит выбор тактики лечения.
Риск 1.
Эта группа включает всех мужчин и женщин младше 60 лет с широким диапазоном колебаний АД от 1 до 3 степени при отсутствии факторов риска, поражения органов-мишеней и сопутствующих сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет менее 15%.
Риск 2.
Эта группа включает пациентов с широким диапазоном колебаний АД. Принципиальным признаком принадлежности к этой группе является наличие до 3-х факторов риска, при отсутствии поражений органов – мишеней и/или сопутствующих заболеваний. Иными словами, эта группа объединяет пациентов с незначительным повышением АД и многочисленными факторами риска с пациентами с выраженным повышением АД, но с небольшим количеством факторов риска. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет в этой I группе составляет 15-20%.
Риск 3.
К этой категории относятся пациенты, имеющие более 3 факторов риска и/или поражение органов-мишеней, и/или сахарный диабет, независимо от степени АГ. В эту группу, в которой показана безотлагательная медикаментозная терапия, могут быть включены пациенты с нормальным повышенным АД при условии наличия сахарного диабета. Риск развития сердечнососудистых осложнений в ближайшие 10 лет в группе более 20%.
Риск 4.
К этой группе относят пациентов при наличии ассоциированных заболеваний (стенокардия и/или перенесенный инфаркт миокарда, операция реваскуляризации, сердечная недостаточность, перенесенные мозговой инсульт или транзиторная ишемическая атака, нефропатия, ХПН, поражение периферических сосудов, ретинопатия III-IV ст.) независимо от степени повышения АД, а также пациентов со степенью 3 повышения АД, за исключением пациентов с отсутствием факторов риска. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет в этой группе превышает 30%.
Лабораторные и инструментальные методы исследования при артериальной гипертензии
Исследования, рекомендуемые обязательно:
общий анализ крови и мочи;
уровень глюкозы крови натощак;
уровень ОХС, ХСЛВП, ТГ, креатинина, мочевой кислоты, калия;
ЭКГ.
Дополнительно рекомендуемые исследования:
ЭхоКГ
рентгенография органов грудной клетки;
УЗИ почек и надпочечников;
УЗИ брахиоцефальных и почечных артерий;
СРБ в сыворотке крови;
анализ мочи на бактериоурию, количественная оценка протеинурии;
определение МАУ (обязательно при СД);
консультация окулиста.
Углубленное исследование:
осложненная АГ – оценка функционального состояния мозгового кровотока, миокарда, почек;
выявление вторичных форм АГ – исследование альдостерона, кортикостероидов плазмы крови, активности ренина, катехоламинов и их метаболитов в суточной моче, брюшная аортография, КТ или МРТ надпочечников или головного мозга и пр.
Дифференциальный диагноз симптоматических артериальных гипертензий (САГ)
Основные группы САГ:
нефрогенные гипертензии;
эндокринные гипертензии;
гемодинамические гипертензии;
гипертензии, обусловленные поражением ЦНС;
лекарственные АГ.
Анамнестические признаки, позволяющие заподозрить САГ:
дебют АГ в возрасте младше 20 или старше 60 лет;
остро возникшее и стойкое повышение АД;
первично-злокачественное течение АГ;
очень высокое АД;
наличие симпатоадреналовых кризов;
указание на любое заболевание почек в анамнезе или гестационную
гипертензию;
наличие даже минимальных изменений в осадке мочи или протеинурии.
Ключевые моменты анамнеза:
семейный анамнез почечных заболеваний (поликистоз почек);
анамнез почечных заболеваний, инфекций мочевого пузыря, гематурии, злоупотребления анальгетиками (ренопаренхиматозные заболевания);
употребление различных лекарств или веществ (оральные контрацептивы, ГКС, НПВС, кокаин, эритропоэтин, циклоспорин);
пароксизмы потоотделения, головных болей, тревоги, сердцебиений (феохромоцитома);
мышечная слабость, парестезии, судороги (альдостеронизм).
Физикальные признаки, позволяющие заподозрить вторичные АГ:
симптомы болезни и синдрома Иценко-Кушинга (диспластическое ожирение, стрии, «кукольное лицо» и т.п.);
нейрофиброматоз кожи (может указывать на феохромоцитому);
при пальпации увеличенные почки (поликистоз почек, объемные образования);
аускультация области живота – шумы над областью брюшного отдела аорты, почечных артерий (стеноз почечных артерий – вазоренальная АГ);
аускультация области сердца – грудной клетки (коарктация аорты, заболевания аорты);
ослабленный или запаздывающий пульс на бедренной артерии и сниженный уровень АД на бедренной артерии (коарктация аорты, неспецифический аортоартериит).
Таблица 4.
Диагностика вторичной АГ
| Форма АГ | Основные методы диагностики |
| Почечные | |
| Реноваскулярная АГ | Инфузионная ренография Сцинциграфия почек Допплеровское исследование кровотока в почечных сосудах Аортография Раздельное определение ренина при катетеризации почечных вен |
| Гломерулонефрит | Проба Реберга, суточная потеря белка Биопсия почки |
| Хронический пиелонефрит | Инфузионная урография Посевы мочи |
| Эндокринные | |
| Первичный гиперальдостеронизм (синдром Конна) | Пробы с гипотиазидом и верошпироном Определение уровня альдостерона и активности ренина плазмы Компьютерная томография надпочечников, МРТ |
| Синдром или болезнь Кушинга | Определение уровня кортизола в крови Определение уровня экскреции оксикортикостероидов с мочой Проба с дексаметаоном Визуализация надпочечников и гипофиза (УЗИ, компьютерная томография, МРТ) |
| Феохромоцитома и другие хромафинные опухоли | Определение уровня катехоламинов и их метаболитов в крови и в моче Визуализация опухоли (КТ, УЗИ, сцинциграфия, МРТ) |
| Гемодинамические АГ | |
| Коарктация аорты | Допплеровское ультразвуковое исследование магистральных сосудов, аортография |
| Недостаточность аортальных клапанов | ЭХОКГ |
| Синдром нарушения дыхания во сне | Полисомнография |
1.3 Алгоритмы лечения артериальной гипертензии
Цели лечения:
Краткосрочные - снижение АД на 10-15% от исходного уровня.
Среднесрочные - достичь целевого АД в ближайшие 3-6 мес., снижение Ад на 10-15 % каждые 2-3 недели, т.е. постепенно.
Долгосрочные - влияние на конечные точки лечения, т.е.: церебральные сосуды, сердце, периферические сосуды > 6 мес. от начала лечения.
Немедикаментозные методы включают в себя:
Отказ от курения.
Отказ от курения является одним из наиболее значимых факторов изменения образа жизни в плане предотвращения как сердечно-сосудистых, так и заболеваний других органов.
Снижение избыточного веса.
Избыточная масса тела является важным фактором, предрасполагающим к повышению уровня АД. Более 10% пациентов с артериальной гипертонией страдают избыточной массой тела. Уменьшение веса на 5 кг у большинства гипертоников ведет к снижению АД и оказывает благоприятное воздействие на ассоциированные факторы риска, в том числе инсулинорезистентность, диабет, гиперлипидемию, гипертрофию левого желудочка. Снижение уровня АД при уменьшении массы тела может быть потенцировано одновременным увеличением физической активности, уменьшением потребления алкоголя и поваренной соли.
Уменьшение употребления алкоголя.
Существует линейная зависимость между употреблением алкоголя, уровнем АД и распространенностью гипертонии в популяции. Кроме того, алкоголь ослабляет эффект антигипертензивных препаратов. Больным гипертонией, употребляющим алкоголь, следует рекомендовать уменьшение употребления алкоголя до не более 20-30 г этанола в день для мужчин, и не более 10-20 г этанола в день для женщин.
Ограничение употребления алкоголя до 2 порций день соответствует ≈
720 мл пива
300 мл винадля мужчин
90 мл виски
и в 2 раза меньше доза для женщин
Уменьшение употребления поваренной соли.
Эпидемиологические данные свидетельствуют о взаимосвязи употребления поваренной соли с пищей и распространенностью гипертонии. Наиболее чувствительными к снижению употребления соли являются лица с избыточным весом и пожилые пациенты. Рандомизированные контролируемые исследования показали, что снижение употребления соли с 10,5 г до 4,7-5,8 г в день снижает уровень систолического АД на 4-6 мм рт.ст. У пожилых пациентов снижение употребления соли до 2,3 г в день не сопровождается какими-либо нежелательными явлениями и привело к существенному снижению потребности в медикаментозном лечении гипертонии.
Физиологическая суточная норма составляет 5-6 г. Население России употребляет в среднем 10-15 г. в сутки.
Комплексная модификация диеты.
Комплексная модификация диеты включает в себя рекомендации по увеличению в рационе пациентов, страдающих гипертонической болезнью, фруктов и овощей, продуктов, богатых калием, магнием, кальцием, увеличение употребления рыбы и морепродуктов, снижение употребления жиров животного происхождения.
Увеличение физической активности.
Рекомендуется умеренная аэробная физическая нагрузка, например быстрая ходьба пешком, плавание в течение 30-45 мин 3-4 раза в неделю. Более интенсивная физическая нагрузка (бег) обладает менее выраженным гипотензивным эффектом. Изометрические нагрузки, такие как поднятие тяжестей, могут оказывать прессорное воздействие препаратов при одинаковой степени снижения АД.
Немедикаментозную программу снижения АД следует рекомендовать всем пациентам независимо от тяжести артериальной гипертензии и медикаментозного лечения.
Целевое АД
Таблица 5.
Рекомендации Европейского Общества АГ, Европейского Общества Кардиологов 2007 и ВНОК 2008
| Целевое АД у всех пациентов с АГ | <140/90 мм рт.ст. (не ниже 110/70 мм рт. ст.) |
| Целевое АД у пациентов с диабетом, ХПН, патологией ЦНС | <130/80 мм рт.ст. |
Информацию о целевом АД следует предоставить пациенту в устной и письменной форме!
Эффективная терапия реальна лишь при сочетании: опытный врач - мотивированный пациент!
Общие принципы ведения больных.
Если пациент отнесен к группе высокого и очень высокого риска, то следует назначить немедленный прием препаратов по поводу артериальной гипертензии. При необходимости назначается терапия по поводу других факторов риска и/или сопутствующих заболеваний. Поскольку группа среднего риска чрезвычайно гетерогенна по уровню АД и характеру факторов риска, то решение о сроке начала медикаментозной терапии принимает врач. Допустимо наблюдение за больным с контролем АД в течение нескольких недель (до 3-6 мес) до принятия решения о назначении лекарственной терапии. Ее следует начать при сохранении уровня АД более 140/90 мм рт-ст.
В группе низкого риска рекомендуется провести более длительное наблюдение за больным (6-12 мес) перед принятием решения. Лекарственную терапию в этой группе назначают при сохраняющемся уровне АД более 150/95 мм рт. ст.
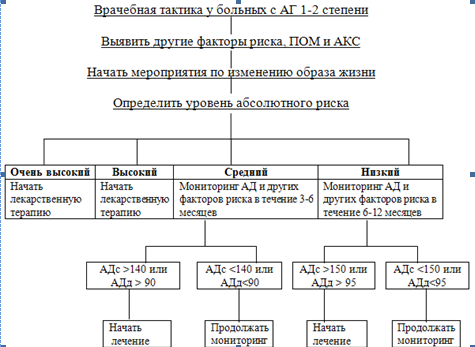
Схема 1. Алгоритм ведения больных с АГ 1-2 степени.
Общие принципы медикаментозного лечения артериальной гипертензии включают:
Начало лечения с минимальных доз одного препарата.
Переход к препаратам другого класса при недостаточном эффекте лечения или плохой переносимости после увеличения дозы первого препарата или добавления второго.
Использование препаратов длительного действия для достижения 24-часового эффекта при однократном приеме. Применение таких препаратов обеспечивает более мягкое и длительное гипотензивное действие с более интенсивной защитой органов-мишеней, а также высокую приверженность пациентов лечению.
Использование оптимальных сочетаний препаратов для достижения максимального гипотензивного действия и минимизации побочных проявлений действия препаратов.
В настоящее время необходима широкая и обязательная комплексная пропаганда современной тактики ведения пациентов с АГ.
Тактика, направленная на достижение современных целей старыми методами (с использованием короткодействующих препаратов, обеспечивающих быстрое, часто избыточное снижение АД), может привести к нежелательным последствиям и необоснованной дискредитации современной тактики.
Начало медикаментозной терапии.
В группах пациентов высокого и очень высокого риска рекомендуется безотлагательное начало медикаментозной терапии. В группах пациентов со средним и низким риском началу медикаментозной терапии предшествует оценка степени снижения АД и контроля других факторов риска при выполнении немедикаментозной программы лечения. Рекомендуемая продолжительность немедикаментозного лечения до назначения антигипертензивных препаратов в группе среднего риска составляет 6 мес. В группе низкого риска (степень 1) продолжительность строгого выполнения немедикаментозной программы составляет до 12мес.
Специального внимания требуют пациенты с повышенным нормальным АД (130-139/85-89 мм рт.ст.), у которых имеется сахарный диабет или почечная недостаточность и/или сердечная недостаточность. В этой группе больных требуется ранняя активная медикаментозная терапия, которая позволяет снизить прогрессирование осложнений.
Таблица 6.
Степени риска и тактика лечения больных с артериальной гипертензией.
| Степень гипертонии | Группа низкого риска | Группа среднего риска | Группа высокого и очень высокого риска |
| Нормальное повышенное АД (130-139/85-89) | Изменение образа жизни | Изменение образа жизни | Медикаментозная терапия٭٭ |
| Степень 1 (140-159/90-99) | Изменение образа жизни (в течение до 12 мес.) | Изменение образа жизни (в течение до 6 мес.)٭ | Медикаментозная терапия |
| Степень 2 и 3 (более 160/100) | Медикаментозная терапия | Медикаментозная терапия | Медикаментозная терапия |
Примечание: немедикаментозные методы лечения необходимо рекомендовать всем больным, которым назначены антигипертензивные препараты.
ИНТЕРЕСНОЕ
© 2009 Все права защищены. |